Wetenschappelijk onderzoek wijst telkens weer uit dat onze leefstijl de oorzaak is van welvaartsziekten. Hieronder vallen ook hart- en vaatziekten. Leefstijl heeft daarnaast veel invloed op onze weerstand. Een goede weerstand is, zeker in coronatijd, van groot belang.
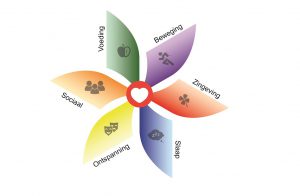
Aanpassingen doen in leefstijl geeft je meer grip op je eigen gezondheid. En niet alleen dat: het zorgt ook voor meer grip op medicijngebruik. Aanpassingen in leefstijl laten op regelmatige basis zien dat de dosis medicijnen die wordt geslikt, verlaagd of zelfs volledig weggelaten kan worden. Dit is overigens niet iets dat op eigen initiatief gedaan mag worden, maar moet altijd in overleg met de behandelend arts gebeuren. Bij een gezonde leefstijl wordt vaak gedacht aan de factoren voeding en beweging, maar er zijn meer zaken van grote invloed. Ook ontspanning, slaap, zingeving en een sociaal leven zijn onderdeel van een gezonde leefstijl.
Voeding
Over gezonde voeding horen we regelmatig, maar toch is het voor veel mensen lastig om aan te passen. Dat heeft te maken met de gewoonten die wij als mensen op het gebied van voeding door ons leven heen hebben opgebouwd. Het is een uitdaging om die gewoonten te veranderen, maar toch kan het, vertelt leefstijlcoach Donna van Hartpatiënten Nederland. “Het kost wat tijd en moeite, maar als je de weg eenmaal weet, kan er daadwerkelijk een verandering plaatsvinden. Dan kun je een structurele leefstijlverandering bereiken. Door gezonder te gaan eten blijven je gewicht en bloeddruk op peil en ga je je ook energieker voelen.”
Pure producten
Eigenlijk is het dus een kwestie van het doorbreken van een gewoonte. Vaak zijn onze gewoonten automatismen en gebeuren ze dan ook onbewust. Het is voor velen routine geworden. Juist daarom is bewustwording belangrijk. De toegevoegde waarde van een verandering in leefstijl moet bekend zijn; dat maakt het makkelijker om gezond eten vol te houden. Wat je op dit vlak nu het beste wel en niet kunt doen? Dat wordt steeds duidelijker, zegt Donna. “Eet zoveel mogelijk groenten in allerlei kleuren, geuren, soorten en maten. Gebruik pure producten en blijf vooral weg van bewerkt voedsel, geraffineerde oftewel kunstmatige suiker, geraffineerde koolhydraten en gefrituurd eten. Eigenlijk is het heel simpel: eet zoveel mogelijk puur. Probeer echt terug te gaan naar voeding uit de natuur. Ga eten zoals wij in de jaren vijftig deden: zoveel mogelijk gevarieerde groenten en onbewerkte producten.”
Omgeving
Uiteraard komen bij het volhouden van een gezonde leefstijl ook omgevingsfactoren om de hoek kijken. Het is voor iemand namelijk veel makkelijker om aanpassingen vol te houden als de omgeving daar ook aan meewerkt. “Wanneer iemand min of meer noodgedwongen voor een gezondere leefstijl kiest, is het fijn als zijn of haar naasten ook een gezonde leefstijl hebben. Dat zij ook meedoen met en genieten van gezonde voeding. Er wordt vaak gedacht dat gezonde voeding per definitie minder lekker is. Dat is niet per se zo, maar het is wél een kwestie van gewenning.”
Beweging
Niet alleen voeding, maar ook beweging is een groot onderdeel van een gezonde leefstijl. Te weinig bewegen is wereldwijd een grote risicofactor voor het ontwikkelen van hart- en vaatziekten. Daarnaast is gebrek aan lichamelijke activiteit de oorzaak van negen procent van de vroegtijdige overlijdensgevallen. Mensen die te weinig bewegen, hebben maar liefst twintig tot dertig procent meer kans dat zij eerder komen te overlijden dan mensen die fysiek actief zijn. “Een toename in fysieke activiteit is erg belangrijk als het aankomt op preventie van hart- en vaatziekten. En niet alleen voor mensen met hart- en vaatziekten, maar eigenlijk voor iedereen. De gunstige effecten van alle vormen van lichamelijke activiteit en regelmatig sporten – waardoor je fitter wordt – hebben betrekking op alle mensen.”
Meer energie
Donna zou iedereen dan ook willen aanraden om zoveel mogelijk te gaan bewegen. Bij beweging wordt meestal gedacht dat er meteen een intensieve sport beoefend moet worden, maar dat hoeft helemaal niet. “Laat dat wat je gaat doen op het gebied van bewegen afhangen van je eigen mogelijkheden en profiteer van de gunstige effecten van lichamelijk actief zijn. Voor hartpatiënten betekent beweging namelijk dat de algehele gezondheid verbetert. Het is daarom raadzaam om naast gezonde voeding ook beweging op te nemen in je dagelijkse programma. Ga wandelen, fietsen of rennen in de buitenlucht. Beweging zorgt voor meer energie en daardoor ook voor motivatie om bijvoorbeeld een gezonde maaltijd te bereiden. Het één is dus ook van invloed op het ander.”
Ontspanning en zingeving
Om echt gezond en bewust te leven, zijn er nog een paar zaken belangrijk. We kennen allemaal wel leefstijlfactoren als roken, inactiviteit, ongezonde voeding en overgewicht, maar ook psychosociale problemen zijn gerelateerd aan hart- en vaatziekten. Ongeveer één op de vijf hartpatiënten heeft last van depressie, angst en stress. Behalve dat deze factoren de kwaliteit van leven beïnvloeden, verslechteren ze ook de prognose. “Alle negatieve factoren, zoals een negatieve emotionele toestand in de vorm van depressie, angst, pessimisme en boosheid, chronische stress, eenzaamheid en gebrek aan zingeving, worden in verband gebracht met hart- en vaatziekten en overlijden. Daarbij is stress het afgelopen decennium steeds meer onder de aandacht gebracht. Een optimistische instelling verlaagt de kans op hart- en vaatziekten en overlijden. Het is zelfs zo dat psychisch welbevinden, zoals optimisme, positieve emoties, sociale steun en een gevoel voor zingeving, de gezondheid van hartpatiënten verbetert.”
Nachtrust
Ook een goede nachtrust mag niet worden vergeten. Dit is onmisbaar in een gezonde levensstijl en een basale levensbehoefte. Tijdens deze rustperiode herstellen geestelijke en lichamelijke inspanningen. “Om je lichaam en geest gezond te houden, is slaap naast de eerdergenoemde onderdelen cruciaal. Om goed uitgerust te zijn, is het belangrijk dat de energie die tijdens de slaap is opgedaan, gelijk is aan de energie die gedurende de dag wordt verbruikt. Gedurende de dag te weinig of juist te veel doen, kan leiden tot slaapproblemen. Slaap wordt beïnvloed door gedragsmatige factoren en omgevingsfactoren.”
Advies
Hartpatiënten Nederland probeert hartpatiënten, bij velen inmiddels bekend, de weg te wijzen in de vaak moeilijke en complexe wereld van het hart. De stichting is er echter ook om te helpen op het gebied van leefstijl. “Kijk eens op ons forum (www.hartpatienten.nl/forum) of in onze besloten Facebookgroep Hartgenoten – Lotgenoten (www.facebook.com/groups/hartgenoten). Stel ons vragen, bel ons, mail ons… Wij willen iedereen hierbij helpen en wijzen je graag de weg. Dit doen we bijvoorbeeld ook door onze leden advies te geven over boeken waar ze daadwerkelijk iets aan hebben. Want niet alleen als je jong bent, maar zeker ook op oudere leeftijd zijn voeding en beweging heel belangrijk.”
Visie Hartpatiënten Nederland
Wij willen onze lezers zo breed mogelijk van nuttige informatie voorzien en op die manier de samenleving transparanter maken. Dat behoort tot onze doelstelling. Wij helpen onze leden door ze de weg te wijzen in de complexe wereld van het hart en alles wat daarbij komt kijken en kan bijdragen aan een betere gezondheid. Wij doen dat onafhankelijk en objectief. Helpt u ons? Wij helpen u.