Lange tijd werd Brenda van Beurden (30) verteld dat er niets met haar aan de hand was, maar dat oordeel bleek geheel onterecht. Jarenlang ging ze ziekenhuis in, ziekenhuis uit, waarna ze in 2019 te horen kreeg dat ze hartpatiënt en daarnaast erfelijk belast is. “Ik hoop dat ik met mijn verhaal ook iets voor anderen kan betekenen.”
Brenda: “Als tiener heb ik altijd al een onregelmatige hartslag gehad. Voor mij was dat normaal, want ik was niet anders gewend. Op mijn veertiende ging ik er voor het eerst mee naar de huisarts, maar hij zei dat er niets aan de hand was. Later kreeg ik dat nog vele malen te horen, ook bij een andere huisarts. Ik probeerde het dan ook los te laten. Ik dacht: als niemand iets kan vinden, zal het wel goed zijn. Maar vanaf het moment dat ik begon met werken, merkte ik dat ik erg snel moe was. Volgens mijn huisarts was ik nog jong en was het vast stress, dus moest ik gewoon wat rustiger aan doen. In 2018 raakte ik vervolgens zwanger van ons eerste kindje. Dat was erg zwaar. Mijn energie was snel op en mijn hartkloppingen werden erger. Wéér terug naar de huisarts. Opnieuw moest ik rustiger aan doen, want door mijn zwangerschap was het logisch dat mijn hart het zwaarder had.”
Zwangerschapsmigraine
“Op een dag zat ik samen met mijn man Martijn gezellig een filmpje te kijken. Plotseling kon ik de ondertiteling niet goed meer lezen. Even later kwam ik niet meer uit mijn woorden en kreeg ik een heel raar gevoel in de linkerzijde van mijn lichaam. Ik kon mijn hand niet meer gebruiken, kon niet om hulp vragen of zeggen dat het niet goed ging. Martijn zag dat en heeft het alarmnummer gebeld. Meteen ben ik naar de spoedeisende hulp gebracht. Daar was de conclusie dat ik zwangerschapsmigraine had, waardoor je ook uitvalsverschijnselen kunt krijgen. Ik had daar nog nooit van gehoord en was me helemaal rot geschrokken. Ik dacht dat ik een beroerte had gehad. In het ziekenhuis ging het gelukkig redelijk snel weer goed met me, maar er was één cardioloog die vond dat mijn hartfilmpje niet was zoals het hoorde. Hij wilde me opnemen om mijn hart wat langer in de gaten te kunnen houden.
Daar lag ik dan, met mijn dikke buik. Een maand later zou ik met zwangerschapsverlof gaan, maar ineens lag ik eenzaam op een kamertje te hopen dat alles goed zou komen. Een andere cardioloog vond dat er niets raars te zien was, dus mocht ik weer naar huis. Ik vond het maar vreemd. De ene cardioloog vertrouwde het niet en volgens de ander was er niets aan de hand. Toch hield de eerste voet bij stuk, iets waar ik hem nog altijd heel dankbaar voor ben. Hij wilde dat ik na mijn bevalling op controle zou komen om toch eens verder te kijken, want hij vermoedde dat ik een hartritmestoornis had. Na mijn bevalling bleek dat mijn hartritme inderdaad afweek. Maar de medicatie die ik ervoor kreeg, had niet het gewenste effect. Daarom werd ik doorverwezen naar een ander ziekenhuis.
Eenmaal daar kreeg ik te horen dat mijn hartritmestoornis niet gevaarlijk was, maar dat dat het wel kon worden als het onbehandeld bleef. De artsen wilden dan ook een ablatie doen, waarvoor ik op de wachtlijst kwam te staan. In de tussentijd mocht ik naar huis, maar ik voelde me meerdere keren niet goed en twee dagen na die afspraak in het ziekenhuis stortte ik in. Ik gaf mijn kindje de fles en kreeg plotseling het gevoel dat ik buiten westen raakte. Ik viel om en kon nog net Martijn roepen, die opnieuw het alarmnummer belde.”
Traumatisch
“Drie weken lang lag ik vervolgens op de hartbewaking. In eerste instantie hadden ze geen idee wat er, buiten mijn hartritmestoornis, met me aan de hand was, maar later bleek dat ik ook hartfalen had. Mijn pompkracht was al aan het afnemen. Die hele opname is voor mij ontzettend traumatisch geweest. Ik heb geen kwaad woord te zeggen over de hulp van de artsen, maar ik dacht echt dat ik in mijn eentje zou sterven en mijn familie nooit meer zou zien. Op de achtergrond hoorde ik dat er mensen werden gereanimeerd, ik sliep niet van het geluid van de monitor en ik mocht mijn bed niet uit. Ik heb me ontzettend eenzaam en bang gevoeld.”
Operatie
“Weken later was ik gelukkig stabiel en mocht ik naar huis om de ablatie af te wachten, maar thuis trok ik het niet. Met mijn hartslag ging het niet goed, ik kon niet voor mijn kind zorgen en mijn hele conditie was weg. Ik had overal hulp bij nodig. Gelukkig kwam er een plekje vrij, waardoor ik eerder geopereerd kon worden. Toen ik na de operatie uit de narcose kwam, wist ik niet wat ik meemaakte. Voor het eerst in mijn leven hoorde ik mijn hart regelmatig kloppen. Hoe was het mogelijk? Zó hoort een hart dus te kloppen, dacht ik. Drie dagen later mocht ik naar huis en ben ik gaan revalideren. Die vier maanden revalidatie hebben me enorm geholpen. Nog steeds kun je me niet te vergelijken met een andere dertigjarige, want qua energie ben en blijf ik beperkt. Toch ben ik heel blij dat mijn pompfunctie in ieder geval van vijfendertig naar ongeveer vijfenvijftig procent is gegaan.”
Erfelijke belasting
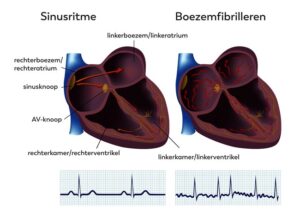
“Inmiddels is ook bekend dat ik een erfelijke belasting heb: een PLN mutatie. Deze genetische hartspierziekte is pas heel recent ontdekt. Veel gendragers weten dan ook niet dat ze dit defect hebben. Als je drager bent, kan je hartspier hartcellen gaan aanmaken die onregelmatig samentrekken, waardoor je hartritmestoornissen krijgt die kunnen leiden tot een plotse hartdood. Ook kun je een verdikking krijgen van je hartspier, wat uiteindelijk resulteert in hartfalen. Ik vond het heel eng om te beseffen dat ik een soort tikkende tijdbom in me heb zitten. Ik krijg wel medicatie, maar hier is in combinatie met PLN nog weinig over bekend. Ook mijn vader was drager. Hij heeft vorig jaar een hartstilstand gekregen en is hieraan overleden. Zijn medicatie heeft hem niet kunnen redden. Mijn tweelingzus heeft het ook, maar zij heeft nergens last van. Dat is het gekke: bij de één komt de ziekte tot uiting en bij de ander helemaal niet.”
Machteloos
“Sinds ik dit weet, is de verwerking eigenlijk pas echt begonnen. Ik moest leren accepteren dat ik een genetische afwijking heb, dat ik met beperkingen moet leven. Ik kwam dan ook in een soort rouwproces terecht, omdat ik afscheid moest nemen van wat ik kon, van wie ik was. Mijn werk als huidtherapeut kon ik ineens niet meer doen. Met stress kan ik niet meer omgaan en ook het fysieke gedeelte dat bij mijn werk komt kijken, lukt niet meer. Ik heb me een hele periode heel machteloos gevoeld. Ik zag moeders hele afstanden met hun kindjes lopen en ik zat alleen maar thuis. Ik voelde me tekortschieten en dat werkte in alles door. Het had bijvoorbeeld ook invloed op mijn relatie, op intimiteit. Hartpatiënt zijn heeft invloed op elk aspect van je leven.”
Angst- en paniekstoornis
“Door alles wat er is gebeurd, ontwikkelde ik een angst- en paniekstoornis. Bij elke verandering in mijn lichaam was er paniek. Dan moest ik zo snel mogelijk weg, mezelf in veiligheid brengen, want dan dacht ik dat er iets verschrikkelijks stond te gebeuren. Op een gegeven moment durfde ik nergens meer heen, uit angst dat ik een paniekaanval zou krijgen. Met behulp van een psychiater is het me uiteindelijk gelukt om er vanaf te komen. Ik heb cognitieve gedragstherapie gevolgd, in een praatgroep gezeten en individuele therapie gehad. Ook heb ik EMDR therapie gevolgd. Hierdoor kan ik nu rustig over mijn verhaal praten zonder in paniek te raken. Ik kan inmiddels gelukkig weer veel meer, maar helaas echt niet alles. Hoe dan ook doe ik wat ik kan en sta ik positief in het leven, mede dankzij de steun van familie. Langzaamaan ben ik meer mensen gaan vertellen wat er met me aan de hand was. Er rust nog altijd een taboe op, terwijl mensen je vaak echt willen helpen waar ze kunnen. Ik hoop dat mijn verhaal anderen kan laten zien dat je je absoluut niet hoeft te schamen als je angstklachten hebt door wat je hebt meegemaakt. Daarnaast hoop ik dat er meer bekendheid komt voor PLN. Al help ik er maar één iemand mee.”
Waarom dit interview met Brenda?
Wij bieden de ruimte om bijzondere verhalen te delen. Ieder van ons kent de angst die je misschien hebt doorgemaakt. De moeite die het soms kost om het te accepteren. Stuur je eigen verhaal in en wij publiceren het op onze website of nodigen je uit voor een interview.
Tekst: Laura van Horik
Beeld: Brenda van Beuren
Opzoek naar lotgenotencontact? Check ons forum of onze besloten FB-groep.
Dit artikel verscheen eerder in het HPNLmagazine.